L’Unità operativa di Chirurgia della spalla, guidata dal prof. Roberto Postacchini, è uno dei migliori centri di eccellenza in Italia ed in Europa per le patologie della spalla.
— Prof. Roberto Postacchini —
L’unità si è distinta, anno dopo anno, per un numero di interventi sempre più complessi e numerosi nella chirurgia protesica della spalla, della cuffia dei rotatori e nell’instabilità.
Da alcuni anni è all’avanguardia in questo settore eseguendo qualsiasi tipologia di intervento sulla spalla spaziando dalla protesica alla chirurgia artroscopica, dalla traumatologia sportiva alle patologie degenerative del paziente più anziano.
Le patologie che più frequentemente affliggono l’articolazione della spalla sono:
Rottura cuffia dei rotatori e artroscopia di spalla:
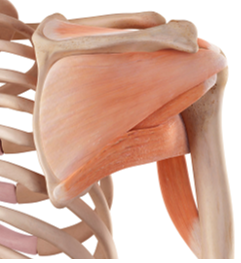
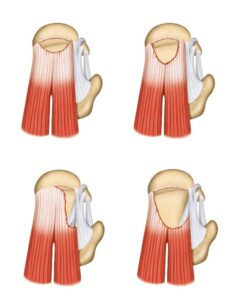
E’ la più frequente di tutte le rotture tendinee. La lesione si riscontra di solito in pazienti in età superiore a 50-60 anni.
La rottura può interessare uno o più tendini ed essere di varia ampiezza e forma. Il tendine più spesso interessato è quello del sopraspinoso.
In alcuni casi, la rottura è asintomatica, anche se ampia. Di norma, tuttavia, essa causa dolore nella regione della spalla, soprattutto nei movimenti di elevazione o abduzione del braccio oltre che negli sforzi di questo. Molto spesso il dolore è anche o soprattutto notturno.
Le piccole rotture asintomatiche non necessitano di trattamenti. I pazienti con modesto e saltuario dolore senza deficit di forza possono essere trattati con anti-infiammatori e fisioterapia nei periodi di dolore. In quelli con dolore frequente o continuo è indicato un trattamento chirurgico, soprattutto se coesiste un deficit di forza.
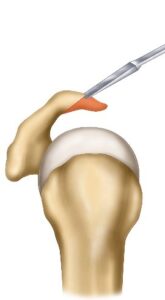
In artroscopia, si trazionano i margini tendinei fino a portarli alla normale inserzione ossea, dove vengono fissati mediante ancorine munite di fili.
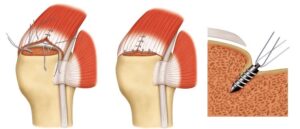
Artrosi della spalla e protesi di spalla:
L’artrosi è una malattia degenerativa di un’articolazione a carattere evolutivo, che inizia dalla cartilagine che riveste le strutture ossee e, con il tempo, coinvolge anche queste ultime.
Nella spalla si distinguono due forme principali di artrosi: l’artrosi primitiva (detta anche artrosi concentrica) e la cosiddetta artropatia da rottura della cuffia (cosiddetta artrosi eccentrica).
I sintomi soggettivi sono il dolore e la limitazione dei movimenti attivi della spalla. Obiettivamente si rileva una ridotta mobilità passiva (quale il movimento effettuato dall’esaminatore), oltre che attiva, della spalla. Inoltre, nel muovere l’articolazione si suscita dolore e si avvertono, e spesso si odono, marcati scrosci articolari.
Nelle fasi iniziali, anti-infiammatori, fisioterapia e ginnastica, eventuali infiltrazioni con cortisonici a lento assorbimento o acido ialuronico. Nelle fasi avanzate è indicata una protesi di spalla.
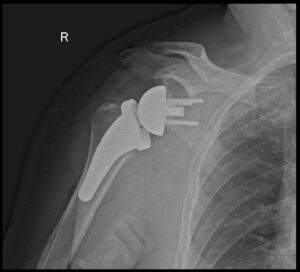
Capsulite adesiva:
E’ il termine corretto per indicare la cosiddetta “spalla rigida” o “spalla congelata. Si distinguono una forma primitiva (idiopatica) e forme secondarie. Nella forma primitiva, che colpisce soprattutto soggetti tra 30 e 50 anni, vi è una perdita graduale della mobilità attiva e passiva della spalla, senza cause apparenti.
Spesso la capsulite adesiva insorge subdolamente, molto spesso senza che il paziente si accorga di perdere progressivamente i movimenti dell’articolazione. Quindi, per lo più giunge a visita medica dopo settimane o mesi dall’insorgenza della malattia, quando la rigidità è già marcata. Il paziente lamenta dolore spontaneo alla spalla e soprattutto nei movimenti del braccio. La diagnosi è di solito facile, poiché il paziente ha un “blocco meccanico” dell’articolazione che diventa dolente quando, nel movimento, si supera il grado di mobilità residua ancora presente.
Il trattamento consiste nella fisioterapia soprattutto nella fase iniziale, spesso, soprattutto in questa fase, sono necessarie delle infiltrazioni. Se il trattamento conservativo non fosse sufficiente si può trattare la patologia con mobilizzazioni in narcosi o artroscopia.
Lussazione di spalla o instabilità di spalla:
Il termine di “instabilità” della spalla è usato, in senso lato, per indicare due condizioni patologiche 1) la lussazione recidivante traumatica e 2) le instabilità atraumatiche da lassità capsulo- legamentosa.
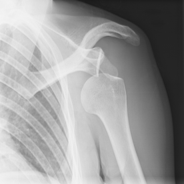
La lussazione primaria si verifica di solito per un trauma violento alla spalla. Di solito è anteriore, ossia la testa dell’omero fuoriesce dalla sua sede anteriormente (sotto la clavicola). Il paziente ha intenso dolore e incapacità a muovere l’arto. E’ necessario ridurre la lussazione rapidamente. Quasi sempre si verifica un distacco del cercine glenoideo dal bordo della glenoide (cosiddetta lesione di Bankart) che predispone a successive lussazioni. Inoltre, si può verificare una frattura da “impatto” della testa dell’omero (lesione di Hill-Sachs) per l’urto di essa contro il bordo anteriore della cavità glenoide al momento della fuoriuscita della testa dalla sua sede.
La lussazione recidivante avviene di solito dopo una prima lussazione traumatica, il paziente riprende di norma la completa funzione della spalla. Successivamente può non avere alcuna lussazione o, dopo un periodo di completo benessere, può andare incontro ad una nuova lussazione per un trauma violento quanto quello della prima lussazione od anche minore. La probabilità di recidive è tanto più elevata quanto più giovane è il paziente al momento della prima lussazione.
Il trattamento chirurgico si limita ai pazienti che hanno un’instabilità ricorrente o che hanno alti rischi di ri-lussazione. L’intervento può essere artroscopico o a cielo aperto.
SINDROME DA ATTRITO SUBACROMIALE (O CONFLITTO SUB-ACROMIALE, O IMPINGMENT SUBACROMIALE):
E’ dovuta ad un eccessivo attrito tra la cuffia dei rotatori e il margine anteriore e laterale dell’acromion nei movimenti di flessione e abduzione del braccio. La causa dell’attrito è una forma dell’acromion curvilinea o ad uncino, associata o meno ad un abnorme spessore del margine anteriore dell’osso.
Inizialmente si usano anti-infiammatori e fisioterapia antalgica. Se questi non sono efficaci, possono essere utili 1-2 infiltrazioni di un cortisonico a lento assorbimento nello spazio sottoacromiale. Quando la sintomatologia persiste o è recidivante, vi è indicazione ad effettuare un’acromioplastica, consistente nell’ampliare lo spazio sub-acromiale attraverso la rimozione della porzione inferiore del bordo anteriore e laterale dell’acromion. L’intervento viene fatto di norma in artroscopia.